Il bubbone dell’antibiotico-resistenza
In Italia l'antibiotico-resistenza provoca 12mila decessi all'anno e costa 2,4 miliardi alla sanità. Secondo l'Aifa c'è un problema di inappropriatezza prescrittiva, soprattutto al Sud e nei confronti di bambini e over 65. Anche gli antiacidi dello stomaco risultano essere troppo abusati. Fatti, numeri e commenti

In Italia l’antibiotico-resistenza provoca 12mila decessi all’anno e costa 2,4 miliardi alla sanità. Secondo l’Aifa c’è un problema di inappropriatezza prescrittiva, soprattutto al Sud e nei confronti di bambini e over 65. Anche gli antiacidi dello stomaco risultano essere troppo abusati. Fatti, numeri e commenti
Per l’Agenzia italiana del farmaco (Aifa) la nuova pandemia ha un nome: antibiotico-resistenza. In realtà nuova non è perché già da tempo si susseguono report mondiali, europei e italiani in cui si afferma che è urgente intervenire (l’Organizzazione mondiale della sanità già metteva in guardia nel 2014). E una delle soluzioni non sarebbe nemmeno così complicata. Basterebbe infatti che i medici prescrivessero meno antibiotici (o, per alcuni ricercatori, che venissero tassati se esagerano). Ma poiché l’affetto per questi medicinali – soprattutto al Sud – sembra duro a morire l’ultimo disperato tentativo dell’Aifa è stato quello di lanciare una app per un loro uso appropriato, consultabile sia dai professionisti che dai cittadini.
E ancora. L’abuso di antibiotici non è solo responsabile della perdita della loro efficacia, ha anche un altro effetto collaterale, ovvero la ricaduta che questa pandemia silente ha su un Servizio sanitario nazionale (Ssn) già in affanno, e cioè i posti letto occupati – 2,7 milioni nel 2023 – per infezioni da antibiotico-resistenza. Tra l’altro, proprio negli ospedali, più che altrove, circolano i batteri resistenti alle terapie antimicrobiche.
Secondo l’ultimo rapporto dell’Aifa sull’uso degli antibiotici in Italia, che cita i dati del Centro europeo per il controllo delle malattie (Ecdc), l’antibiotico-resistenza provoca 12mila decessi all’anno e costa 2,4 miliardi alla sanità. Tra i colpevoli anche gli antiacidi dello stomaco.
PEGGIORA LA QUANTITÀ DI ANTIBIOTICI CONSUMATI…
L’Aifa afferma che nel 2023 il consumo complessivo di antibiotici per uso sistemico, pubblico e privato, è stato pari a 22,4 dosi medie giornaliere ogni 1.000 abitanti, con un aumento del 5,4% rispetto al 2022 e una variazione ancor più elevata se si considerano solo gli antibiotici dispensati a livello territoriale (+6,3%).
Un andamento in controtendenza rispetto al decremento dei consumi in assistenza convenzionata del 14,4% osservato nel periodo 2013-2019, al -23,6% nel biennio 2019-20 e al calo del 4% nel 2021. Anche il consumo di antibiotici per uso non sistemico, ossia locale, che è stato pari a 28 dosi medie giornaliere ogni 1.000 abitanti, ha registrato un aumento del 4,3% rispetto al 2022.
…MA ANCHE LA QUALITÀ
Secondo l’Agenzia, inoltre, l’inversione di tendenza negativa a livello quantitativo fa il paio con quella sul piano qualitativo perché si rileva anche un aumento delle prescrizioni delle molecole ad ampio spettro rispetto a quelle a spettro più ristretto, nonostante siano a più alto rischio di generare resistenze microbiche.
Con il 54,4% delle prescrizioni riguardante gli antibiotici appartenenti al gruppo “Access”, ossia quelli che dovrebbero essere utilizzati come trattamento di prima o seconda scelta per le infezioni più frequenti per un minor rischio di generare resistenze, l’Italia si colloca infatti ancora ben al di sotto dell’obiettivo del 65% fissato dalla raccomandazione del Consiglio dell’Unione europea.
Per Walter Ricciardi, ordinario di Igiene alla Cattolica di Roma e presidente dell’Osservatorio nazionale sull’antimicrobico resistenza (Onsar), intervistato l’anno scorso da Ruggero Po, uno dei problemi, in alcuni casi, è la carente formazione continua dei medici.
MALE ANCHE GLI OSPEDALI
Pur rappresentando una parte minoritaria dei consumi, particolare attenzione – scrive l’Aifa – è riservata al monitoraggio di quelli in ambito ospedaliero, dove sono in aumento le infezioni correlate all’assistenza sanitaria causate da germi multiresistenti e dove le dosi somministrate ogni 100 giornate di degenza sono state 84, in aumento dell’1,3% rispetto all’anno precedente.
Un incremento che si inserisce nell’ambito di un trend comunque negativo, che nel periodo 2019-23 registra un aumento dei consumi a livello nazionale dell’8,8%, in controtendenza rispetto all’obiettivo di una riduzione del 5% nel 2025 sul 2022 indicata dal Piano nazionale di contrasto all’antimicrobico-resistenza.
DOVUTE DIFFERENZE (REGIONALI)
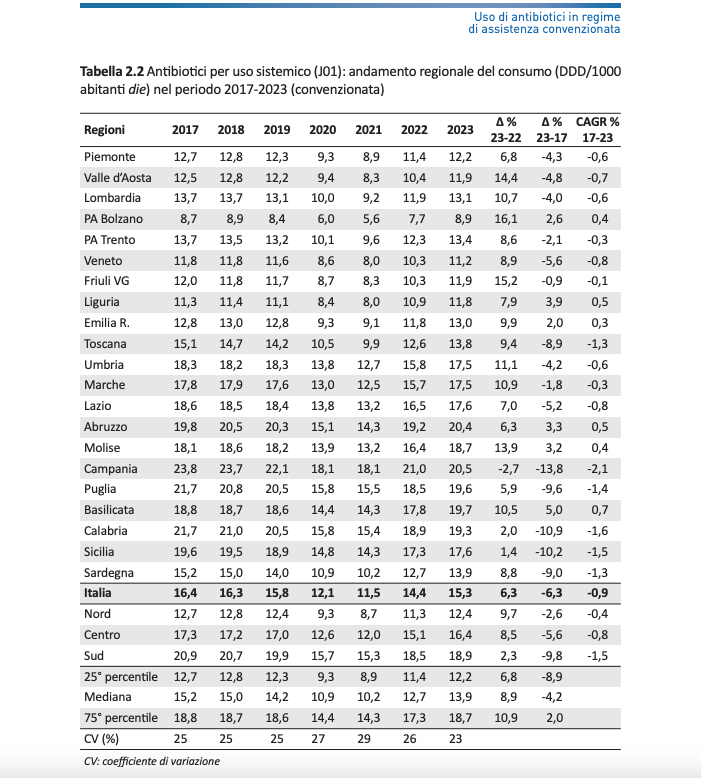
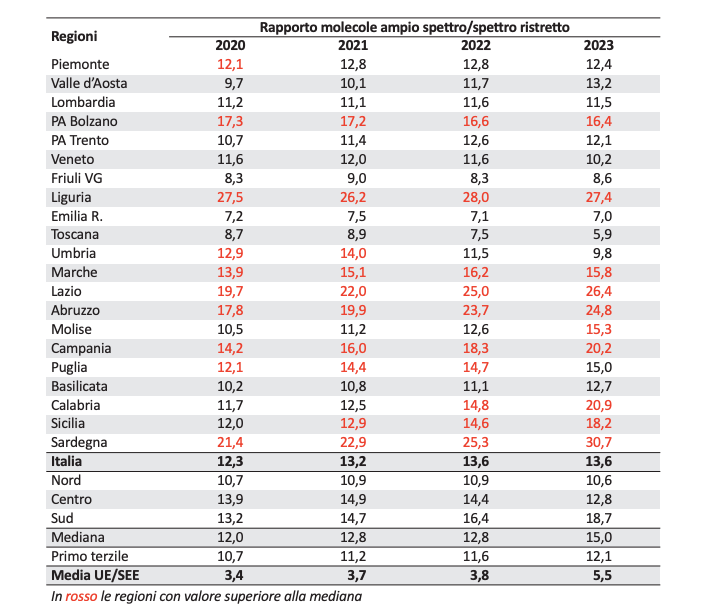
Il Sud si conferma la parte di Italia in cui i consumi sono più elevati, con 18,9 dosi medie giornaliere ogni 1.000 abitanti acquistate in farmacia in regime di assistenza pubblica, contro le 12,4 del Nord e le 16,4 del Centro. “Un andamento disomogeneo dei consumi a livello territoriale, che può essere letto anche come un indice di inappropriatezza prescrittiva – si legge nel rapporto -, che va però contestualizzato rispetto ai diversi sistemi sanitari regionali, perché la prescrizione a scopo cautelativo degli antibiotici da parte dei medici può trovare una spiegazione anche nelle difficoltà, soprattutto a Sud, di accedere in tempi rapidi alle prestazioni di diagnostica senza le quali è difficile escludere complicanze che richiedano l’uso di questi farmaci”.
BAMBINI E OVER 65 I PIÙ COINVOLTI
L’Aifa osserva poi che dal 2022 al 2023 la percentuale di bambini e ragazzi fino a 13 anni che hanno ricevuto almeno una prescrizione di antibiotici per uso sistemico passa dal 33,7 al 40,9%, percentuale che è del 48% tra gli over 65, con un aumento dell’1,5% rispetto al 2022. Inoltre, in ambito pediatrico, i dati mostrano una preferenza per molecole ad ampio spettro nelle regioni del Centro e del Sud rispetto a quelle del Nord, indice di un problema di inappropriatezza prescrittiva che richiede interventi mirati.
La variazione stagionale dei consumi, nel periodo ottobre-marzo rispetto al periodo aprile-settembre, è tornata a livelli alti nel biennio 2022-23, con un consumo più alto del 40% nei mesi freddi, mentre nel biennio 2023-2024 ha registrato una nuova riduzione passando a un +25%. “Picchi che fanno presupporre un uso improprio contro sindromi influenzali e parainfluenzali – dichiara l’Agenzia -. Ciò è anche confermato dall’analisi contestuale dell’andamento dei consumi di antibiotici e dell’incidenza di sindromi influenzali”.
A CONFRONTO CON L’EUROPA
Nel confronto europeo, il consumo complessivo di antibiotici a livello territoriale colloca l’Italia al 7° posto tra i Paesi con i maggiori consumi, con livelli superiori alla media europea di oltre il 15%.
Stesso discorso per i consumi in ambito ospedaliero, dove l’Italia occupa la 6° posizione in ambito Ue. Pure in questo caso le differenze non sono solo relative all’ammontare di antibiotici consumati, ma anche all’appropriatezza prescrittiva: il nostro Paese presenta, infatti, un rapporto del consumo di molecole ad ampio spettro rispetto a quello di molecole a spettro più ristretto molto più elevato rispetto alla media europea (13,6% contro il 5,5%) e in ambito ospedaliero una percentuale più alta del consumo di antibiotici ad ampio spettro o di ultima linea sul totale del consumo in questo setting assistenziale (52,5% contro il 40,15%).
I BATTERI (COMUNI) PIÙ DIFFICILI DA COMBATTERE
Ciò che risulta alla fine da questo bilancio è che cresce la resistenza ai farmaci, in particolare, per quanto riguarda alcuni comuni microorganismi come l’Escherichia coli, lo Streptococcus pneumoniae e l’Enterococcus faecium, minacciando di mietere ancora più vittime rispetto ai 12mila decessi stimati in Italia dal Centro europeo per il controllo delle malattie (Ecdc).
NON SOLO ANTIBIOTICI
Il direttore tecnico-scientifico dell’Aifa, Pierluigi Russo, ha sottolineato anche ad alimentare il fenomeno delle antibiotico-resistenze c’è anche l’uso non sempre appropriato dei medicinali anti-acidi. “L’Italia è il primo Paese europeo nella classifica dei consumi degli inibitori della pompa protonica, utilizzati soprattutto contro il reflusso esofageo. Medicinali – spiega Russo – che se utilizzati in eccesso possono alterare la flora microbica intestinale, favorendo la selezione di germi multiresistenti, come il clostridium difficile. Per questo occorre contrastare l’uso fai da te o comunque inappropriato di questa categoria di farmaci, che oltre ad altri effetti collaterali aggrava il problema dell’antimicrobico-resistenza, che rappresenta oggi una grande emergenza di sanità pubblica”.
I VACCINI POSSONO AIUTARE
Massimo Andreoni, direttore scientifico della Società italiana malattie infettive e tropicali (Simit), invece ha ribadito l’importanza dei vaccini per frenare l’antibiotico-resistenza. “Come ci ricorda l’Organizzazione mondiale della sanità, una delle strategie da utilizzare nel contrasto all’antibiotico-resistenza sono le vaccinazioni. Vaccinandoci – ha detto – non andiamo incontro alle infezioni respiratorie, per le quali altrimenti si ricorre agli antibiotici, spesso in maniera erronea perché nella maggior parte dei casi sono infezioni virali”.
“Uno studio pubblicato anni fa su Lancet ma sempre attuale – prosegue Andreoni – stima che solo la copertura universale con il vaccino antipneumococcico coniugato potrebbe prevenire 11,4 milioni di giornate di terapia antibiotica all’anno nei bambini con meno di 5 anni. Una riduzione pari al 47% di antibiotici utilizzati per trattare le polmoniti da Streptococcus pneumoniae. E stesso discorso vale per la vaccinazione contro il rotarivirus o il virus respiratorio sinciziale. Vaccinarci ci permette quindi di non prendere in maniera erronea gli antibiotici e di creare all’interno del nostro organismo microrganismi che sono antibiotico-resistenti e che quindi determineranno grandi problemi, se andremo incontro a queste infezioni”.